急性膵炎ってとっても怖い?!急性膵炎について詳しく知ろう

消火器の病棟で働いていたら関わることがある膵炎。膵炎て病棟に入院することもありますが、ICUに入室することもあるって知っていました?ICUに入室するということは・・・膵炎は侮ってはいけない疾患であるということです。
そこで、今回は膵炎について見ていきたいと思います。
この記事の目次
膵臓の機能は?

膵炎を知る前にまず膵臓の機能について知っておきましょう。
膵臓は、みぞおちとおへその間に位置しており、形は左右に細長く、長さ約10cm~15cm、厚さ約2cmで、30歳代のピーク時で約100g~120gに達したあと、 徐々に減少していく臓器で、主に二つの働きをしています。それが膵内分泌と膵外分泌です。
膵内分泌とは、血糖値を下げるホルモン(インスリン)や、血糖値を上げるホルモン(グルカゴン)を合成する機能で、これらのホルモンが血糖をコントロールしています。
そして膵外分泌とは、私たちが食べ物を食べた時の消化に必要な消化酵素(炭水化物を分解するアミラーゼ、たんぱく質を分解するトリプシン、脂肪を分解するリパーゼ)などを含んだ「膵液」という消化液を分泌する機能のことをいいます。また、膵液には、胃酸を中和させる働きもあります。
●血糖コントロール
●消化液分泌
●胃酸中和
膵炎とは?

膵炎には急性と慢性がありますが、今回は急性膵炎に焦点を絞ってみていきたいと思います。
急性膵炎の病因
何らかの機序により活性化された膵酵素の作用で膵臓が自己消化されることにより、膵臓内部及び周囲に急性病変を生じた病態のことを言い、重症度によって軽症・中等症・重度にわけられます。
急性膵炎は、即死的経過となる重症例を除き、一般的には可逆性(元の状態に戻る事)で臨床的回復後約6ヶ月には膵臓は機能的・形態的にほぼ元に戻る良性疾患です。ちなみに慢性膵炎の多くは非可逆性なので、元には戻りません。
急性膵炎の原因
急性膵炎の原因で最も多いとされているのはアルコール過飲です。大量のアルコールが、膵臓の分泌を刺激し、多量の膵液が分泌され膵管の内圧が高くなり、膵炎が起こるということと、アルコールそのものが体内で分解されるときに発生する物質が、膵臓の細胞を直接傷害する可能性があるため、膵炎になるとされています。
次いで多いのが胆石です。胆石は、肝臓でつくられる胆汁の通り道にできる結石もことをいいますが、この胆石が胆管の中を移動して、膵液の出口をふさいでしまうことで急性膵炎が起こります。このほかにも原因不明で膵炎が発症することもあります。
急性膵炎の症状
- 腹痛
- 吐き気、嘔吐
- 腹部膨満感
- 食欲不振
- 発熱
などが挙げられます。まず多くの人が、上腹部の急性腹痛を生じ、特徴として疼痛は持続性で、脂肪やアルコール摂取によって誘発されることが多く、激痛のため背中を丸めた横臥位や深く前屈した座位をとることが多くみられます。重症例では、血圧低下、頻脈、頻尿などのショック症状を認めます。
他覚所見は、上腹部に強い圧痛を認め、炎症が腹膜に波及すると腹膜刺激症状が出現します。心窩部の高さで腹背部に知覚過敏(Headの過敏帯)を認めることもあり、皮下に出血性壊死が及ぶとカイン徴候(臍周囲の皮下に斑状出血をきたしたもの)やグレイターナー徴候(側腹部の青紫色から緑色の沈着)を認めることがあります。
急性膵炎の診断
①腹部所見
上腹部に急性の腹痛、圧痛があるか、腹部膨満感があるかなど
②血液所見
ヘマトクリット、白血球数(16000~20000)、血中・尿中アミラーゼ、血中リパーゼ、尿素窒素、血糖値の上昇、尿糖(+)、血清Ca、K低下など。血中アミラーゼ値は、発症24時間以内に上昇するが、高値を持続することは少なく、数日で正常化していきます。
アルコール性膵炎や慢性膵炎、高脂血症膵炎が背景にあれば、血中アミラーゼが上昇しないことがあるため血中リパーゼでの測定が推奨されています。(急性膵炎診断に対する感度85~100%)
③画像診断
超音波、CT、MRI検査で膵臓に急性膵炎に伴う異常所見があるがどうか
急性膵炎の予後・合併症
急性膵炎の場合は、必ず入院が必要となります。入院期間は重症度によって異なり、軽症であれば約2週間程度で、早期治療が適切であれば予後も良好です。重症膵炎では3カ月ほどの入院が必要で、合併症が多く死亡率が高いとされています。
急性膵炎の重症化は①自己組織消化 ②サイトカイン産生 ③遠隔臓器障害の3つのステップで進行し、合併症としては、ショック(初期:ハイポボレミックショック、後期:敗血症性ショック)、心肺不全、腎不全、低Ca血症、膵仮性嚢胞、膵膿瘍形成などがあります。軽症でも合併症が出現した場合、重症化する可能性があります。
2015年急性膵炎ガイドラインによると、日本における 2011 年の調査では,死亡率は全体で 2.1%,重症例では 10.1%であるとされています。
急性膵炎の重症度判定
急性膵炎の重症度は厚生労働省より重症度判定が定められています。原則的に入院48時間以内に実施します。
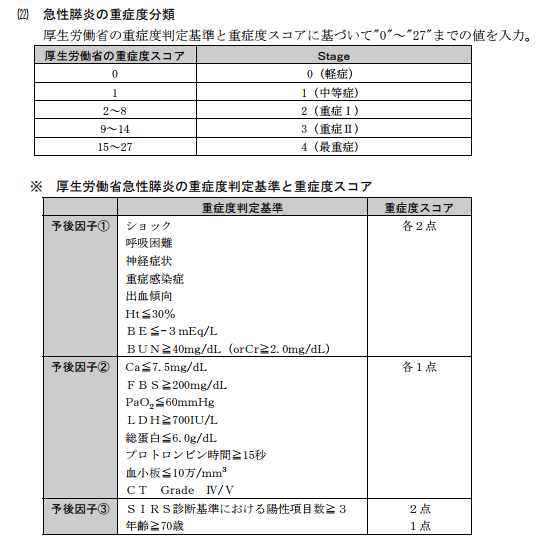 出典:急性膵炎の重症度分類 厚生労働省の重症度判定基準と重症度スコア
出典:急性膵炎の重症度分類 厚生労働省の重症度判定基準と重症度スコア
造営CT検査においても、炎症の膵外進展度、膵の造影不良域(膵頭部・膵体 部・膵尾部)を確認し、グレード2以上で重症とされます。
急性膵炎の治療・看護
急性膵炎では、常に重症化するかもしれないということを念頭において最初の2~3日間は全身的な集中管理と治療を要します。入院時中等症以下の急性膵炎でも重症化する可能性が十分あり得ます。
発症初期の治療として
☆適切な輸液管理
☆循環・呼吸管理
☆適切な鎮痛管理
重症例は
☆循環動態が安定した段階で早期から経腸栄養
を行っていきます。
輸液
急性膵炎の初期輸液として、細胞外液を用いることが推奨されており、以下の輸液速度が有用とされています。
急性膵炎の患者に対しては130 mL/h以上の大量輸液が必要となっています。重症であればあるほど大量に輸液が必要です。
A.血管透過性の亢進によるサードスペースへ大量の循環血漿が奪われ電解質異常、高度の血管内脱水状態を呈する場合があるため。脱水状態が改善されない場合、急性の循環障害から臓器不全をきたし、重症化への道を辿るため十分な輸液が必要となる。
膵炎はいわばお腹の炎症。お腹の中がひどいやけどをしていると思ってください。やけどをしていると体の中の水分が失われていく(血管透過性亢進による血管内脱水)ため、脱水状態となります。そのため大量輸液が必要で、やけどをしているので腹痛も生じます。
Q.なぜ細胞外液なのか?
A.循環血液量を確保する必要があるため。細胞外液を500×4本の2000㎖を投与すると血管内には普通500㎖残るが、血管透過性が亢進していれば血管内に残る輸液は少なくなる。
呼吸・循環管理
上記の輸液のところでも触れていますが、輸液量や速度が過剰であると、心肺腎機能低下患者や高齢者では肺水腫をきたす場合があります。そのため、血圧、脈拍、尿量、中心静脈圧などを指標にして調節する必要があります。輸液が少なくても血管内脱水の可能性があるため、十分な観察が必要になってきます。
輸液量の調節は医師の仕事ですが、呼吸・循環が正常であるかどうかは看護師が観察していく必要があります。そのため、
●血圧・脈拍が安定しているか
●尿量が維持できているか
●尿比重は高くないか
●呼吸が落ち着いているか
は重要な観察項目となります。血圧が低下している、脈拍が上昇している、尿量が確保できていない、呼吸状態が悪いなど異変があれば早めに報告しましょう。
鎮痛管理
膵炎はお腹のやけど。つまり激しく持続的な痛みを伴います。疼痛除去は患者の苦痛を排除し、体力の消耗を避ける目的で重要となります。軽症から中等症の急性膵炎では、オピオイド(レペタン・ソセゴン)が除痛効果に優れています。
看護としては疼痛の有無や強さを観察し、疼痛緩和に努めます。オピオイドには呼吸抑制作用があるため、投与後には十分な呼吸循環動態のモニタリングが必要となります。
A.それぞれの効果は以下の通り。
●ソセゴン(ペンタゾシン、ペンタジン)
・交感神経刺激作用(末梢血管収縮、血圧上昇、大・肺動脈圧上昇のため、心筋酸素需要量が増加)
⇒心血管疾患では使いにくい
・モルヒネの1/3の鎮痛効果
・麻薬と純粋に拮抗作用により、離脱症候や鎮痛効果低下を引き起こす可能性がある
●ブプレノルフィン(レペタン)
・作用時間長い:6時間
・血管拡張作用あり
・モルヒネの25~50倍の鎮痛効果
・モルヒネと競合するために、総合的に鎮痛効果が弱まる可能性がある
栄養管理
栄養に関しては軽症であれば、早期からの経口摂取が可能です。重症の場合は早期の経腸栄養が望ましいとされています。その理由は、2015年急性膵炎ガイドラインによると「急性膵炎における経腸栄養施行例は完全静脈栄養施行例と比較して,感染症発生率の低下、外科的治療の必要性の低下、入院期間の短縮が認められており、合併症発生率を低下させ生存率の向上に寄与するため、遅くとも入院後 48 時間以内に開始することが望ましい。」とされています。(参考:2015年急性膵炎ガイドライン)
感染予防
重症例では発症数週間後に膵腫瘍などの感染を合併することがあるので、初期より予防的に抗生剤が投与されます。起因菌としてグラム陰性桿菌の頻度が高いため、使用する抗生物質は、抗菌スペクトルが広く、膵臓への移行の良いカルバペネム系の(チエナム、メロペネム)、ニューキノロン系の(シプロキサン)、βラクタマーゼ阻害薬配合広域ペニシリン系(ユナシン)などの薬が望ましいとされています。また、胆管炎の合併があれば第2世代以降のセフェム系も推奨されます。
看護としては、発熱や腹部症状をしっかり観察し、感染予防に努めましょう。
膵外分泌の抑制
膵外分泌の刺激を避けるために、絶飲食とし、胃酸分泌抑制薬の投与を行います。絶飲食は重症度に応じて数日間必要で、開始時は流動食から開始します。
蛋白分解酵素阻害薬
膵内で膵酵素が活性化を阻害し、自己消化を抑制する目的で蛋白分解酵素阻害薬(フサン、FOY、べラブ)を用います。
血液浄化療法
集中全身管理を行っても改善しない場合や重要臓器障害を認める場合は、持続的血液透析(CHD)が必要になることもあります。急性膵炎では、初期治療として十分な細胞外液輸液による循環の改善と維持が重要でですが、循環動態が安定せず、尿量が得られない重症例に対して,大量輸液をし続けると、体液過剰をきたしてしまいます。この対策には,厳密な体液管理が必要であり、その一環として血液浄化療法が必要になります。
また、病因物質のコントロールも必要であり、血管透過性亢進の原因であるサイトカインを除去する目的で持続的血液濾過透析(CHDF)が行われる場合もあります。
動注療法
膵およびその周囲の炎症部を還流する動脈に直接カテーテルを留置し、抗生剤を投与する治療法で、膵炎発症早期ほど効果が高いとされています。
急性膵炎が集中治療が必要とする理由
急性膵炎は、膵臓急性炎症により、膵組織内で活性化された膵酵素によって、膵組織自体が自己消化され、壊死・浮腫・出血を来たします。軽症例なら軽度の痛みで絶飲食などの治療によって寛解しますが重症化した場合は
●多臓器不全(MOF)、敗血症、呼吸不全に陥り、死亡率が高い
●初期大量輸液と厳密な評価を必要とする
●人工呼吸器を含めた呼吸・循環管理を必要とする
●持続的な鎮静と鎮痛を必要とする
●CHDの管理を必要とする
●ドレナージや膵壊死部摘除術(ネクロゼクトミー)の管理を必要とする
これらの理由で重症の急性膵炎は集中治療を必要とします。なお、軽症であっても重症化するリスクもあるため、侮ってはいけません。日々の看護が重要となってきます。
まとめ
急性膵炎は適切な治療がなされなければ、重症化してしまい、最悪死亡するリスクもでてきます。私も働いている中で重症化し、ICU管理が必要になった急性膵炎の例を多くみました。
そのため、膵炎って怖い疾患なんだなとは思っていましたが、改めて膵炎に関してまとめてみると急性膵炎の恐ろしさが分かりました。看護師は最も患者に近い存在であり、異常の早期発見ができるのも看護師です。膵炎がなぜ怖いのか理解していただたら幸いです。

